Los avances en la prevención, diagnóstico y tratamiento en el marco de la atención oncológica están promoviendo un aumento de la supervivencia de los pacientes con cáncer. Este hecho podría influir en cambios significativos en la organización, planificación asistencial y gestión de la atención al paciente oncológico.
Este proyecto de análisis surge con el fin de ayudar al Sistema Nacional de Salud (SNS) y a todos los profesionales en el ámbito de la Salud en la mejora de la gestión asistencial de los largos supervivientes oncológicos (LSO).






¿Qué es un LSO?


Objetivos
Obtener información que permita promover una adaptación y optimización del actual modelo asistencial para afrontar las demandas asistenciales de los LSO en los 10 próximos años:
Metodología

Temática del cuestionario
- Epidemiología oncológica
- Planificación de la atención oncológica
- Modelo de atención y coordinación asistencial
- Servicios clínicos y asistenciales
- Modelo de financiación
- Medidas de evaluación
- Formación de profesionales sanitarios
- Participación de los paciente
- Funciones de las nuevas
- Investigación clínica y traslaciona
- Acceso a las nuevas terapias
- Barreras en el proceso de transformación
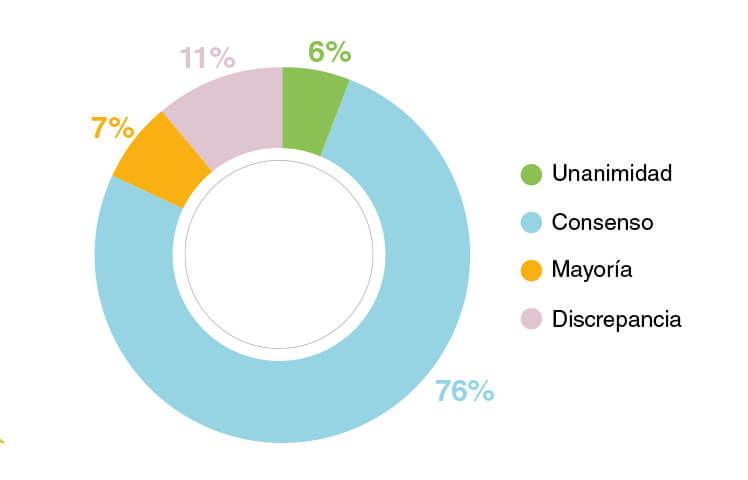
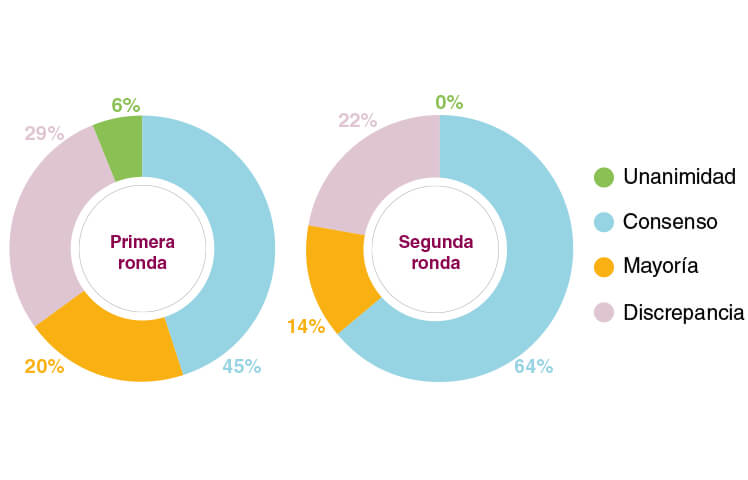
- Unanimidad: el 100% del panel de expertos estaba de acuerdo con la aseveración.
- Consenso: al menos el 80%9 del panel de expertos estaba de acuerdo, sin alcanzar la unanimidad.
- Mayoría: entre el 66% y el 79% de los panelistas estaba de acuerdo con la aseveración.
- Discrepancia: menos del 66% de los panelistas estaba de acuerdo con la aseveración.
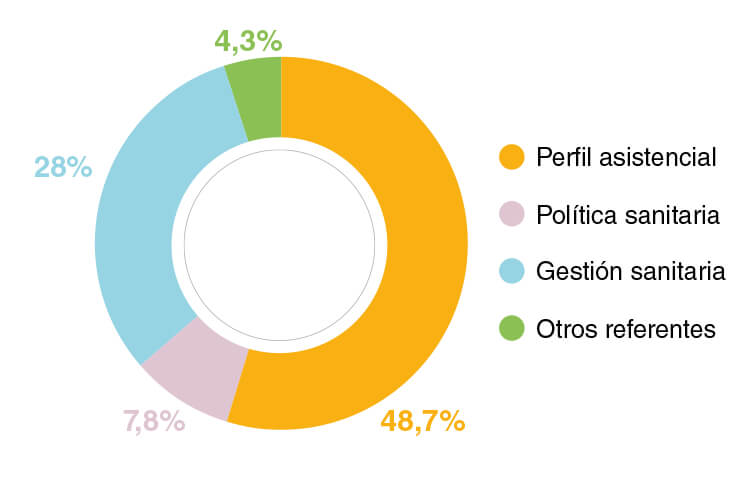
Promotores, comité asesor y panel de expertos

AstraZeneca Farmacéutica España.

Institute for Healthcare
Management de ESADE

GOC Health Consulting
- Dar soporte formal al proyecto y al comité asesor.
- Apoyar las actividades de comunicación de los resultados.
- Definir los objetivos y las áreas de incertidumbre del estudio Delphi.
- Participar en la decisión de las cuestiones metodológicas del proyecto.
- Participar en la formulación de las preguntas del cuestionario.
- Proponer candidatos.
- Definir las características y el perfil del panel de expertos.
- Asesorar en la interpretación de los resultados del estudio Delphi.
- Dar soporte en las actividades de comunicación de los resultados.






















Panel de expertos
- Oncólogos Médicos
- Médicos de Atención Primaria (AP) con experiencia en la asistencia a pacientes crónicos
- Enfermería hospitalaria experta en oncología
- Enfermería de AP con funciones de gestión avanzada
- Profesionales sanitarios con funciones orientadas a cuidados paliativos
- Farmacéuticos hospitalarios y de AP
- Pacientes y colectivos relacionados con el cuidado del paciente oncológico
- Referentes en política sanitaria en los ámbitos nacional y autonómico
- Referentes en gestión regional de áreas sanitarias
- Referentes en gestión hospitalaria
- Referentes en gestión de AP oncológico
- Salud pública
- Agencias de evaluación
- Economistas de la salud
- Perfiles académicosoncológico
Oncólogos médicos
- Experiencia mínima de diez años en centros hospitalarios de referencia
- Experiencia en la toma de decisiones del servicio
- Experiencia en el seguimiento, revisión, evaluación, evolución e implantación de protocolos clínicos y consultas interdisciplinares
- Experiencia en la toma de decisiones de un comité de tumores o/y en la asistencia específica de pacientes paliativos
Médicos de AP
- Profesional en activo con diez años o más de experiencia en centros de AP de referencia
- Experiencia en la asistencia de pacientes oncológicos crónicos
- Experiencia en modelos de atención conjunta entre AP y AH Enfermería hospitalaria experta en oncología
- Profesional en activo en servicios de oncología (consultas/planta), con un mínimo de diez años acumulados en estos servicios a lo largo de la trayectoria profesional
- Experiencia como supervisora, miembro del comité de oncología o en cualquier otro rol con perspectiva a la asistencia de pacientes oncológicos
Enfermería de AP con funciones de gestión avanzada
- Profesional experto en pacientes crónicos con rol de gestor de casos o enfermería de enlace entre AP y AH
Profesionales sanitarios con funciones orientadas en cuidados paliativos
- Profesional en activo con diez años o más de experiencia en centros de referencia
- Experiencia en la atención del paciente crónico
Ámbito legislativo:
- Profesional en activo con actividad parlamentaria a nivel nacional o autonómica
- Profesional en activo en comisiones de sanidad en el Senado/ Congreso o autonómicas
Ámbito ejecutivo (macrogestión):
- Profesional en activo en el Ministerio de Sanidad: Dirección general (DG) de Salud Pública Calidad e Innovación/SubDG (Estrategia Cáncer), DG Cartera Básica de Servicios del SNS y Farmacia/SubDG
- Profesional en activo en Consejerías de Sanidad/Servicios Regionales de Salud en las Comunidades Autónomas (CCAA): Consejeros o Directores-Gerentes de Servicios Regionales de Salud, Coordinadores-Directores de Planes-Estrategias de Cáncer, DG corporativas de integración, continuidad asistencial, planificación, etc., responsables de farmacia en servicios centrales Gestión de la Región de Área Sanitaria (al menos 1 de los siguientes criterios)
- Profesional en activo con al menos cinco años de experiencia en gerencias de regiones, áreas sanitarias, departamentos de Salud, etc. de las CCAA
- Profesional en activo con al menos cinco años de experiencia como gestor de áreas integradas tipo áreas únicas u Organizaciones Sanitarias Integradas
- Profesional en activo con al menos cinco años de experiencia como responsable de media-larga estancia
Gestión hospitalaria (al menos 1 de los siguientes criterios)
- Profesional en activo con al menos cinco años de experiencia en gerencia hospitalaria
- Profesional en activo con al menos cinco años de experiencia en dirección médica
- Profesional en activo con al menos cinco años de experiencia en dirección de enfermería
Gestión de AP (al menos 1 de los siguientes criterios)
- Profesional en activo con al menos cinco años de experiencia en gerencia de AP
- Profesional en activo con al menos cinco años de experiencia en dirección médica
- Profesional en activo con al menos cinco años de experiencia en dirección de enfermería
Farmacéuticos hospitalarios
- Jefe de servicio o responsable de unidad, con experiencia en la gestión de pacientes oncológicos y/o en dispensación de tratamientos orales a pacientes oncológicos
- Profesional en activo con cinco años o más de experiencia como especialista en la atención de pacientes oncológicos
- Representante de asociaciones de pacientes oncológicos
- LSO de cáncer
Otros referentes
- Profesional en activo con al menos cinco años de experiencia en la profesión actual (salud pública, agencias de evaluación, economistas de la salud, perfiles académicos, farmacia AP)
Promotores, comité asesor y panel de expertos

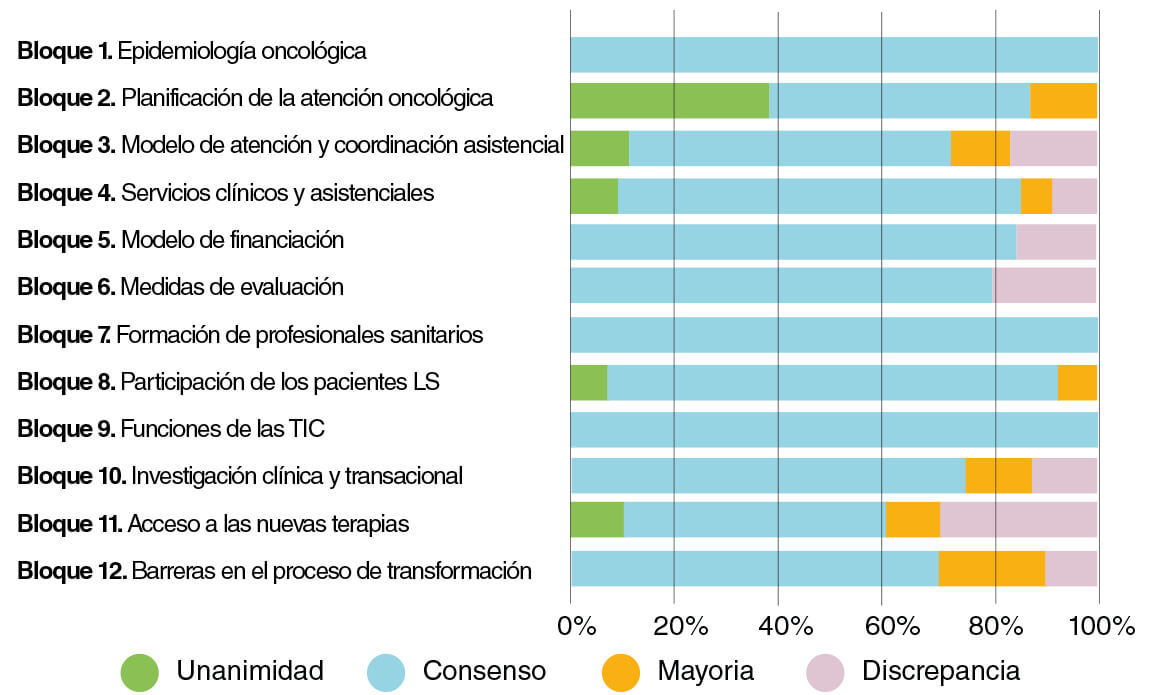
| Bloque temático | N° ítems | Unanimidad | Consenso | Mayoría | Discrepancia |
|---|---|---|---|---|---|
| 1. Epidemiología oncológica | 4 | 0 (0%) | 4 (100%) | 0 (0%) | 0 (0%) |
| 2. Planificación de la atención oncológica | 8 | 3 (38%) | 4 (50%) | 1 (13%) | 0 (0%) |
| 3. Modelo de atención y coordinación asistencial | 18 | 2 (11%) | 11 (61%) | 2 (11%) | 3 (17%) |
| 4. Servicios clínicos y asistenciales | 34 | 3 (9%) | 26 (76%) | 2 (6%) | 3 (9%) |
| 5. Modelo de financiación | 26 | 0 (0%) | 22 (85%) | 0 (0%) | 4 (15%) |
| 6. Medidas de evaluación | 10 | 0 (0%) | 8 (80%) | 0 (0%) | 2 (20%) |
| 7. Formación de profesionales sanitarios | 4 | 0 (0%) | 4 (100%) | 0 (0%) | 0 (0%) |
| 8. Participación de los pacientes LSO | 14 | 1 (7%) | 12 (86%) | 1 (7%) | 0 (0%) |
| 9. Funciones de las TIC | 8 | 0 (0%) | 8 (100%) | 0 (0%) | 0 (0%) |
| 10. Investigación clínica y traslacional | 16 | 0 (0%) | 12 (75%) | 2 (13%) | 2 (13%) |
| 11. Acceso a las nuevas terapias | 10 | 1 (10%) | 5 (50%) | 1 (10%) | 3 (30%) |
| 12. Barreras en el proceso de transformación | 10 | 0 (0%) | 7 (70%) | 2 (20%) | 1 (10%) |
| Total | 162 | 10 (6%) | 123 (76%) | 11 (7%) | 18 (11%) |
Conclusiones: decálogo ASISTO